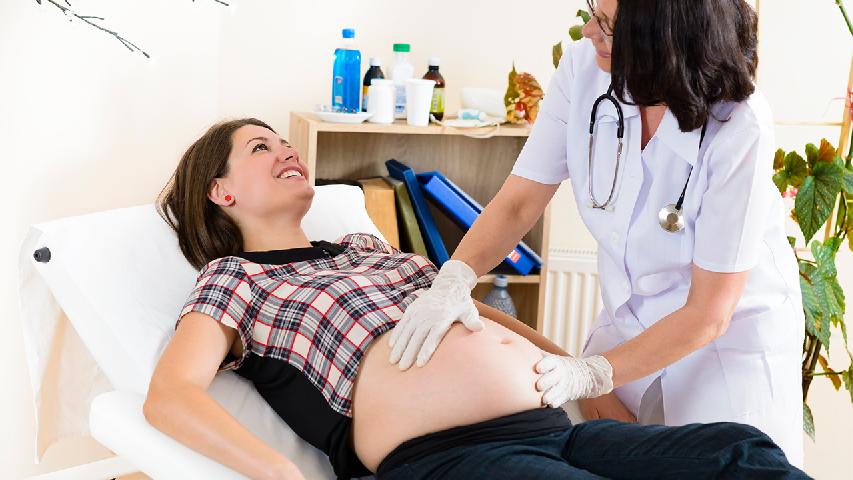
肾活检,你在忌讳什么
肾内科医生经常遭遇这样的对话:
“你的小便里有很多蛋白,现在原因不是很明确,最好能做个肾活检……”
“活检啊!还是在肾脏里,太恐怖了……”
“医生,还是让我吃点药再看看吧,我其实也没什么不舒服。”
那么,听起来如此“恐怖”的“肾活检”,到底是怎么回事?你又在忌讳什么?
为什么要做肾活检?
肾脏,是人体最重要的排泄器官,负责过滤血液,将身体里各种垃圾和多余的水,收集起来,通过尿液排出体外,以此维持体内环境的清洁和稳定。通俗的说,就是一个“垃圾处理中心”。
它是最受“欺负”的器官,无论是感染,中毒,缺血,药物,代谢的垃圾,或者其他疾病,最后都会造成肾脏的损伤。
肾脏的损伤,表现单一,也许都是尿中有血或者蛋白,而内在原因却多种多样,其严重程度,进展速度,治疗方法和最终预后都千差万别。而同时,肾脏又具有强大的代偿能力,早期往往没有任何症状;当真正症状出现,已经晚了,一旦肾脏小球病变发展到“硬化”的阶段,就已经失去逆转的可能。
所以,想办法从肾脏中取出一点组织,通过显微镜,免疫组化等病理学手段进行检验,就成了肾脏病变诊断的“金标准”。
B超引导下,穿刺活检是目前最主流的活检方法。
肾活检有没有损伤?
答案:自然是有的。
血尿,几乎是百分之百会出现。大多情况只是“镜下血尿”,即只有通过检查才能看到的血尿。其中不到5%可能出现肉眼即能看到的血尿。一般需要延长卧床时间,而不需要特殊治疗。持续数日会自行消失,也有部分持续2-3周;甚至可能在穿刺后的数日后才出血血尿。万一遇到大量鲜红的血尿,伴有血块,或者腰部绞痛,或者解不出小便,就要十分警惕肾脏大出血,需要进一步检查,甚至需要手术堵塞肾脏血管,或者切除肾脏。
肾周血肿,顾名思义,肾周血肿就是穿刺后肾脏出血,一部分通过尿液排出,一部分则积聚在肾脏周围。绝大部分都是小血肿,可以自行吸收,不需要任何处理。较大的血肿,大约1.9%,可能出现明显的症状,比如腰痛,腹痛,恶心呕吐,甚至影响呼吸。这时候需要通知医生,护士,观察心率,血压情况,复查血常规,进行B超检查。如果证实有较大血肿需要严格限制活动,补液输血,甚至需要外科手术治疗。如果血压等情况稳定,大血肿往往在三个月内自行吸收。
动静脉瘘,仍然可以顾名思义,动脉和静脉原本是两套独立的血管系统,因为肾穿刺时候的人为损伤,直接打通了动脉和静脉之间的天然“隔阂”,于是形成了“瘘”。动脉血直接通过瘘道进入了静脉。大多发生在高血压、慢性肾衰竭的患者中。同样,大多数都可以自行闭合修复,但也有长期不愈合的病例。临床上往往没有症状,严重时可能出现血尿,肾周血肿,高血压,腰痛,心力衰竭,影响肾功能等。通过血管B超可以发现动静脉瘘,必要时可以使用动脉栓塞治疗。
顺便一提,和其他有创检查一样,肾活检也会有一道不可少的程序,谈话和签字。很多人都会觉得,这不过是医生“推卸责任”或者“吓唬人”的,甚或破罐破摔。其实不然,告知术中以及术后可能的情况是为了让患者碰上万一的情况有心理预期,不至于惊慌失措,甚至失去信任而错失最佳的应对措施。
肾脏活检固然存在潜在的风险,但是,那些坚决拒绝活检的人们,真的只是在担心这些可能的损伤吗?他们还有怎样的顾虑?
此“肾”非彼“肾”,很多人对“肾穿”的顾虑,尤其是男性,或者家长对男孩,主要是因为对“肾脏”认识的偏颇。传统医学中的“肾”,是五脏之一,并不等同于现代解剖学上的“肾脏”,更多是功能上的概念;只是西医进入中国时,借用了这个字而已。而五脏中“肾主藏精”,更通俗的理解,就是与“性和生育”有关。那么在“肾脏”上穿刺,“代价”就相当大了。
过度医疗,主要原于“我没有什么不舒服的”的主观体验。确实,如前面所说,由于肾脏强大的代偿能力,并不是所有的肾脏疾病都会有水肿,高血压,肉眼血尿等不适;更多时候仅仅是在体检时意外发现了尿蛋白,或者血肌酐升高。完全没有“生病”的心理准备,突然就需要住院了,需要冒着巨大的风险接受有创伤的检查,自然会有惊惶失措以及“夸大”感。
“做了肾活检,我的病就能好吗?”
“有朋友做了肾活检,也还是要吃药,和做之前一样,毛病还是没好!”
这都是人们很正常的反应:既然付出了这么大的代价,总需要有相应的收益吧;做了“手术”,病总该会好吧。其实,“肾活检”仅仅只是一种检查手段,并且也有它的局限性:我们只是在一个庞大的样本中,取样检查而已。做出病理上的诊断之后,我们的诊治方案也许更具针对性,更有效地挽救肾脏功能;而有时候却只能告诉患者,你的肾脏病变已经到了不可逆转的时候,虽然残酷,却是事实。肾活检,并不是万能的检查。