子宫内膜炎多数情况下属于可治愈的炎症性疾病,及时治疗通常不会造成严重后果。病情严重程度与感染原因、治疗时机及个体免疫力有关,主要影响因素包括细菌感染、宫腔操作史、免疫力低下、激素水平异常及慢性炎症迁延。
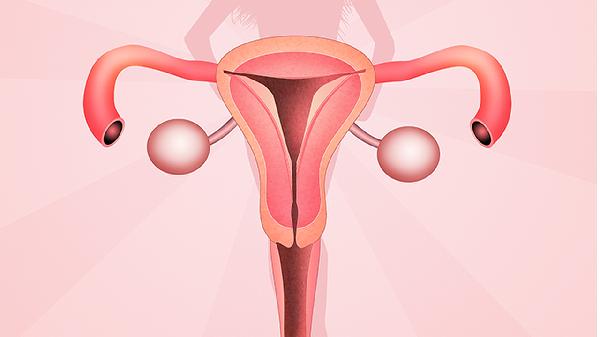
大肠杆菌、葡萄球菌等病原体上行感染是常见病因。急性期可能出现下腹痛、发热、异常阴道分泌物,需通过抗生素治疗控制感染,避免发展为盆腔炎或输卵管粘连。
人工流产、刮宫等手术可能破坏子宫内膜屏障。术后出现持续出血伴异味需警惕感染,早期干预可预防宫腔粘连导致的不孕或月经量减少。
糖尿病患者或长期使用免疫抑制剂者易反复感染。这类人群需加强血糖管理,必要时联合免疫调节治疗,同时监测是否合并其他生殖系统炎症。

绝经后雌激素下降导致内膜变薄,防御能力减弱。激素替代治疗可改善局部微环境,但需排除子宫内膜恶性病变后再实施。
急性炎症未彻底治愈可能转为慢性,引起间歇性盆腔隐痛。中医调理配合物理治疗如短波透热可促进炎症吸收,严重粘连需宫腔镜分离。

建议保持外阴清洁干燥,经期避免性生活与盆浴。日常可适量食用富含维生素C的猕猴桃、西兰花增强免疫力,每周进行3次有氧运动如快走或游泳改善盆腔血液循环。出现持续腹痛、异常出血超过两周或发热症状时,需及时进行妇科检查、阴道分泌物培养及超声检查,必要时行宫腔镜下内膜活检排除特殊病原体感染或恶性病变。绝经后女性每年应接受妇科体检,包括超声监测内膜厚度变化。